Wysoka odporność na wirusy to zasługa układu immunologicznego, który realizuje wielopoziomowe strategie obronne. Nie jest to pojedynczy organ, lecz skomplikowana sieć komórek, tkanek i białek rozproszonych po całym organizmie. Lekarzem nie jestem, ale zebrałam dla Was najważniejsze informacje i wiem, że mechanizm ten można podzielić na dwie główne strategie: odporność naturalną, wrodzoną, nieswoistą i odporność nabytą.
- Odporność nieswoista (wrodzona)
- Odporność swoista (nabyta)
- Jak nabywamy tę odporność?
- Od czego zależy odporność na wirusy?
- Proces odpowiedzi immunologicznej na infekcję wirusową
- Mechanizmy eliminacji różnych patogenów
- Jak poprawić odporność na wirusa HPV?
- Profilaktyka swoista – szczepienia
- Eliminacja czynników osłabiających
- Wsparcie ogólnoustrojowe
- Mikrobiom i bariery fizyczne
- Ważne uzupełnienie
- Jak wspierać odporność w profilaktyce HPV? Podsumowanie
Treści publikowane na stronie Jak Wyleczyć mają charakter informacyjno-edukacyjny i nie stanowią porady medycznej ani nie zastępują konsultacji lekarskiej. Przed podjęciem decyzji dotyczących zdrowia skonsultuj się z lekarzem lub innym wykwalifikowanym specjalistą.
Odporność nieswoista (wrodzona)
Naturalna odporność nieswoista to wstępna bariera immunologiczna, z którą przychodzimy na świat. Wrodzona odporność działa natychmiastowo, ale nie jest precyzyjna – rozpoznaje cechy wspólne dla wielu różnych wirusów, reagując na ich obecność bez identyfikowania konkretnego szczepu.
Jak działa odporność wrodzona:
- Bariery fizyczne – skóra oraz błony śluzowe dróg oddechowych i układu pokarmowego.
- Komórki żerne (fagocyty) – pochłaniają i trawią wirusy.
- Interferony – specjalne białka wydzielane przez zainfekowane komórki. Ostrzegają one sąsiednie, zdrowe komórki, aby aktywowały w nich mechanizmy hamujące produkcję białek wirusowych.
Odporność swoista (nabyta)
Odporność nabyta to wyspecjalizowany mechanizm adaptacyjny, który uczy się rozpoznawać konkretne zagrożenia. Potrzebuje kilku dni na pełną aktywację, ale tworzy pamięć immunologiczną.
- Limfocyty B – produkują przeciwciała. Są to białka, które ściśle wiążą się z cząsteczkami na powierzchni wirusa, co prowadzi do jego unieruchomienia.
- Limfocyty T – niektóre z nich (T-cytotoksyczne) potrafią zidentyfikować i zneutralizować komórki, do których wirus już zdążył przeniknąć.
- Komórki pamięci – po zwalczeniu infekcji część limfocytów zostaje w organizmie na lata. Jeśli ten sam wirus zaatakuje ponownie, system rozpozna go natychmiast i zneutralizuje patogen, zanim zdąży on wywołać objawy choroby.
Jak nabywamy tę odporność?
Odporność swoistą nabywamy naturalnie przechodząc chorobę. Organizm sam przechodzi przez cały proces identyfikacji wirusa i tworzenia przeciwciał lub sztucznie poprzez szczepienia.
Szczepionka dostarcza układowi odpornościowemu bezpieczny fragment wirusa lub instrukcję jego budowy. Organizm uczy się walki bez ryzyka ciężkiego przebiegu choroby.
Nabywamy odporność również biernie np. poprzez przekazywanie gotowych przeciwciał, np. z mlekiem matki noworodkowi lub poprzez podanie surowicy.
Od czego zależy odporność na wirusy?
Na odpornośc na wirusy wpływa m.in. genetyka, wiek, poziom stresu, jakość snu oraz stan mikroflory jelitowej – mikrobiom, gdzie znajduje się ogromna część komórek odpornościowych.
Proces odpowiedzi immunologicznej na infekcję wirusową
| Etap | Mechanizm obronny | Funkcja w organizmie |
| I | Bariery fizyczne | Skóra i błony śluzowe stanowiące pierwszą linię oporu przed wniknięciem patogenu. |
| II | Odporność nieswoista | Natychmiastowa reakcja (interferony, fagocyty) ograniczająca namnażanie się wirusa. |
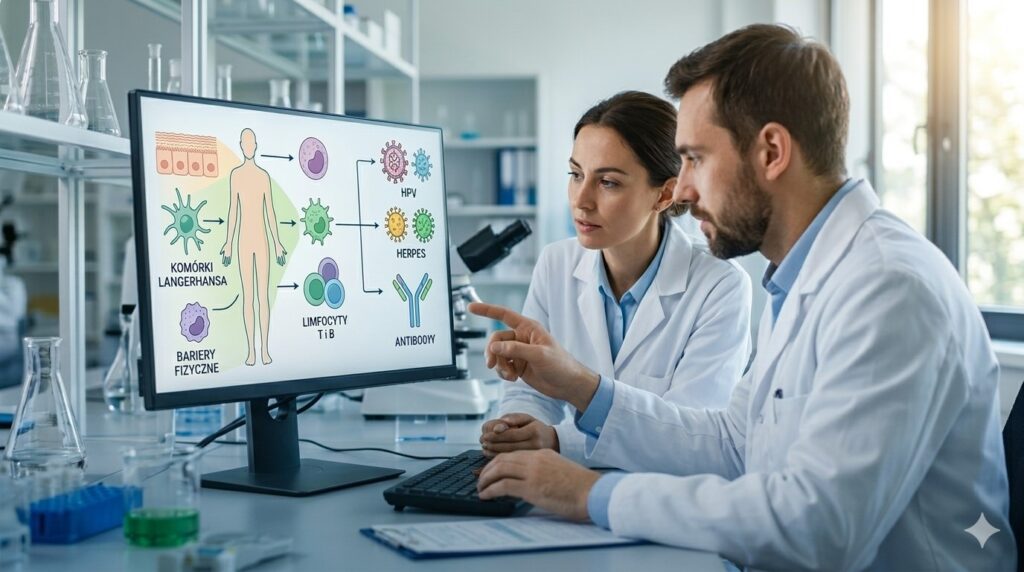
| III | Komórki Langerhansa | Identyfikacja obecności wirusa w nabłonku i przekazanie sygnału do układu odpornościowego. |
| IV | Odporność swoista | Precyzyjna eliminacja zainfekowanych komórek przez limfocyty T oraz produkcja przeciwciał (limfocyty B). |
| V | Pamięć immunologiczna | Trwała ochrona organizmu, pozwalająca na szybkie rozpoznanie i unieszkodliwienie patogenu w przyszłości. |
Tabela 1. Biologiczne etapy kształtujące odporność na wirusy – od barier zewnętrznych po specyficzną odpowiedź komórkową.
Prawidłowa odporność na wirusy opiera się na sprawnym współdziałaniu barier fizycznych oraz precyzyjnej reakcji limfocytów. Ważnym elementem tego procesu, szczególnie w przypadku HPV, są komórki Langerhansa, które identyfikują patogen i aktywują swoiste siły układu immunologicznego do jego eliminacji.
Mechanizmy eliminacji różnych patogenów
Sprawność układu immunologicznego pozwala na skuteczną walkę z różnorodnymi zagrożeniami. W przypadku wirusów grypy czy rhinowirusów (wywołujących przeziębienie), organizm zazwyczaj szybko identyfikuje infekcję, co objawia się gwałtowną reakcją zapalną i produkcją przeciwciał neutralizujących wirusa w drogach oddechowych. Z kolei w walce z wirusami z grupy Herpes (np. opryszczka), układ odpornościowy musi stale kontrolować patogen, który potrafi pozostawać w stanie utajenia w komórkach.
Jak poprawić odporność na wirusa HPV?
W przypadku wirusa HPV (wirus brodawczaka ludzkiego) sytuacja jest specyficzna, ponieważ większość osób styka się z nim przynajmniej raz w życiu. Organizm w wielu przypadkach potrafi sam zwalczyć infekcję w ciągu 12–24 miesięcy, ale kluczowe jest wsparcie układu odpornościowego, aby nie dopuścić do przejścia zakażenia w stan przewlekły.
Oto najskuteczniejsze metody budowania odporności skierowanej przeciwko HPV:
Profilaktyka swoista – szczepienia
To najsilniejszy bodziec dla układu odpornościowego w celu rozpoznawania HPV. Szczepionka stymuluje produkcję przeciwciał, które blokują wirusowi możliwość wniknięcia do komórek nabłonka.
- Skuteczność – najwyższa przed kontaktem z wirusem, ale badania sugerują korzyści również u osób już aktywnych seksualnie.
- Zakres – preparaty chronią przed wieloma typami wirusa, w tym tymi o wysokim potencjale onkogennym (np. 16 i 18).
Eliminacja czynników osłabiających
Wirus HPV rozprzestrzenia się łatwiej w momentach słabości bariery immunologicznej.
- Rezygnacja z palenia tytoniu – substancje zawarte w dymie tytoniowym (głównie nikotyna i jej metabolit – kotynina) gromadzą się w śluzie szyjki macicy i redukują liczbę komórek Langerhansa. Są to komórki odpowiedzialne za wykrywanie wirusa i powiadamianie układu odpornościowego o infekcji, co przy ich braku drastycznie utrudnia eliminację HPV.
- Leczenie infekcji towarzyszących – stany zapalne dróg rodnych czy infekcje intymne uszkadzają nabłonek, ułatwiając wirusowi HPV głębszą penetrację tkanek.
Wsparcie ogólnoustrojowe
Limfocyty potrzebują odpowiednich zasobów, aby mogły skutecznie identyfikować i niszczyć zainfekowane komórki:
- Kwas foliowy i witamina B12 –niedobory wiążą się z wyższym ryzykiem przetrwania infekcji HPV. Warto zadbać o dietę bogatą w zielone warzywa liściaste i strączki.
- Witamina D3 – niezbędna do aktywacji limfocytów T; przy jej niedoborze komórki te pozostają nieaktywne i nie reagują na obecność patogenu.
- Antyoksydanty – witaminy A, C i E wspierają regenerację nabłonków i ograniczają uszkodzenia DNA komórek, do których dochodzi w trakcie replikacji wirusa.
- Cynk i selen– minerały te są niezbędne do prawidłowego różnicowania się komórek odpornościowych (limfocytów T).
Mikrobiom i bariery fizyczne
Zdrowa mikroflora (zarówno jelitowa, jak i intymna) stanowi naturalną konkurencję dla patogenów.
- Probiotyki – szczepy bakterii Lactobacillus pomagają utrzymać odpowiednie pH i produkują substancje hamujące rozwój niepożądanych drobnoustrojów.
- Higiena i zabezpieczenie – stosowanie prezerwatyw nie chroni przed HPV w 100% (wirus przenosi się przez kontakt ze skórą), ale znacząco zmniejsza dawkę zakaźną, co ułatwia układowi odpornościowemu opanowanie sytuacji.
Ważne uzupełnienie
Wzmocnienie odporności to połowa sukcesu – drugą jest regularna kontrola. W przypadku HPV bardzo ważne są badania cytologiczne lub testy DNA HPV, które pozwalają monitorować, czy organizm radzi sobie z wirusem, czy potrzebna jest interwencja medyczna.
Jak wspierać odporność w profilaktyce HPV? Podsumowanie
- Regularna diagnostyka i szczepienia – profilaktyka pierwotna (szczepienia) oraz wtórna (cytologia, testy DNA HPV) to najskuteczniejszy sposób na wsparcie układu immunologicznego w szybkiej identyfikacji i eliminacji wirusa.
- Rezygnacja z używek – dym tytoniowy drastycznie obniża aktywność komórek Langerhansa w nabłonku, co utrudnia systemowi odpornościowemu wykrycie obecności wirusa i pozwala mu na przetrwanie w tkankach.
- Dbałość o mikrobiom i witaminy – odpowiedni poziom witaminy D3 oraz antyoksydantów (witaminy A, C, E) wspiera regenerację błon śluzowych, które stanowią pierwszą, fizyczną barierę ochronną przed wniknięciem patogenów.
- Redukcja przewlekłego stresu – wysoki poziom kortyzolu hamuje działanie limfocytów T, które są bezpośrednio odpowiedzialne za niszczenie komórek zainfekowanych przez wirusy.
Źródła i publikacje:
- PZH – Narodowy Instytut Zdrowia Publicznego https://szczepienia.pzh.gov.pl/
- PubMed Wenkui Dai i innie Związek komórek Langerhansa szyjkowo-pochwowego z eliminacją wirusa brodawczaka ludzkiego https://pubmed.ncbi.nlm.nih.gov/36311788/
- Medycyna Praktyczna – Specjalistyczny Portal dla Lekarzy Szczepienie osób z niedoborem odporności https://www.mp.pl/interna/
Treści mają charakter wyłącznie informacyjny i zostały opracowane w oparciu o aktualny stan wiedzy oraz konsultacje specjalistyczne. Treści przygotowane przez autorów z doświadczeniem w danej dziedzinie i zweryfikowane pod kątem zgodności merytorycznej.